
「生活者の不安と、医療者の負担をなくす」。掲げたミッションの具現化に執着し続ける、ファストドクター水野敬志の愚直な日々。
2024.08.01 公開

2024.08.01 公開
ファストドクター株式会社 代表取締役 水野 敬志
設立:2016年
事業内容:医療プラットフォーム「ファストドクター」の運営など

RPO事業代表
コロナ禍の活躍により「救急往診」の文化を日本に広めたファストドクターは、その後オンライン診療�や在宅医療支援の領域に事業を広げ、テック分野への投資を進めることで、幅広い医療支援を行うスタートアップへと成長。医療DX×オペレーションというコアコンピタンスを元に、2040年問題によって不足する医療リソースと増大する社会保障負担の課題や医療現場の生産性の向上に徹底的に向き合いリードしていきます。私たちの子供たち世代が暮らしていく日本を、どこに住んでも格差なく豊かで 質の高い医療が受けられる世界を築いていこうとするファストドクターを応援します。
京都大学大学院農学研究科修了後、Booz&Company(現PwC Strategy&)に就職。その後、楽天に転職しました。そこでは主に、戦略立案・実行、組織マネジメントの経験を積みました。
当時、メルカリなどが注目を集めている時期でした。テック企業と呼ばれる会社が技術力とアイデアを��武器に社会課題の解決に取り組んでいるのを見て、私もチャレンジしたいと思い楽天を飛び出したんです。

その時に出会ったのが、共同代表の菊池です。彼は医師として救急医療に携わっていて、救急医療が持つさまざまな課題を解決するために出会った1年前から救急往診サービスを立ち上げていました。そこで私も「テクノロジーを活用して世の中を良くするための一翼を担いたい」と参画することにしたんです。
感じてはいましたが、想像以上に労働集約型の世界だと思いました。時間をかけて、一人ひとりの患者さんと向き合っている。それ自体は悪いことではないのですが、業務の効率化や生産性向上に取り組むことで、より本質的な価値を高めていけるのではないかと考えました。
医療サービスを受ける側にとっては、夜間や休日であっても困ったときに対応してもらえることが大切だと思うんです。一方で、医師など医療サービスを提供する側は、体力的にも、精神的にも、ある程度の余裕を持って患者さんを受け入れられることが重要です。これらのバランスが取れていることがポイントで、どちらかに負荷が寄ってしまうと持続的な医療サービスは実現しない。そのため、「生活者の不安と、医療者の負担をなくす」というミッションを掲げました。

医療法人と間違われることが多いのですが、私たちはテクノロジーを駆使して医療を支援するテック企業です。
「ファストドクター」というプラットフォームを介してサービスを提供しています。多くの医師や看護師に登録いただいており、生活者側には医療サービスを受けたいときにファストドクターにアクセスしてもらいます。
最初に立ち上げたのは、救急往診事業�です。「往診」はこれまで、かかりつけ医が付き合いの長い在宅患者さんのところに診察に行くものでした。しかし、かかりつけ医がいなくても、急に体調を崩すことがありますし、夜間や休日といった診療時間外には極端に医療につながりづらくなってしまう。そのため、初診でも救急往診が受けられるようにしました。
やってみたものの、最初は大変でした。まず、患者さんの家がわからない。教えてもらった住所情報だけでご自宅にたどり着くというのが実は難しかったんです。他にも診察後の会計は現金かカード決済か、など対応できる仕組みをつくるのが大変でしたね。また、そもそも初診なので、これまでの病歴やアレルギーの有無についてもお聞きする必要がありました。どうしても時間がかかるため、生産性向上のための工夫や改善をくり返していきました。

ベンチャーキャピタルの力も借りて、システム投資も進めました。往診に向かう際、最も効率的なルートを検索できるシステムをつくったり。看護師が一件ずつ電話で行なっていた事前の問診を、アプリ上で回答できるようにしたり。テクノロジーを使って、一つずつ非効率や不便を改善していき、徐々に事業がスケールしていきました。その頃、コロナ禍が来たんです。
コロナをきっかけに大きな変化がありました。発熱して診察を受けたくても、多くの診療所は感染症対策が十分に整っていないため、発熱患者を受け入れることが難しい状況でした。さらに病院では対応する重症度を限っていたため、「今は来ないでください」と言われてしまいます。こういう状況を少しでも解消しようと、各地域の自治体との連携が急速に進みました。
大きかったのは医師会との連携です。日中は医師会が中心になって往診をして、夜間はファストドクターが往診をする。時間帯によって役割分担することで、多くの患者さんの不安を解消することができたと思っています。
2022年には小池都知事から感謝状をいただきました。その際、「これからの時代はこれ(救急往診サービスの一般化)を普通にできるような世の中にすべきですよね。今後の医療業界の課題に備えてください。期待しています」とエールもいただきました。
というのも、高齢化が急進する日本では、2040年には再び医療崩壊がおきることが懸念されているのです。団塊の世代が後期高齢者となり、医療サービスを必要とする人の�数が最大化すると予測されているためです。このままでは日本が世界に誇るべき社会保障制度が機能しなくなる懸念があります。「自分たちにできることを徹底的にやろう」と気持ちを新たにしました。

今回の診療報酬改定では、私たちが始めた「救急往診」という分野について厳しい設定がされました。経済的な合理性だけを考えると、事業の継続は難しかったかもしれません。ただ、それでも私たちには継続したい理由がありました。

当然ながら社会に必要であるという信念を前提として、一つは、他の事業とのシナジーが非常に大きいということです。救急往診サービスを提供する際に、医師やドライバーを効率的に手配する仕組みを構築しましたが、それらはオンライン診療事業や在宅医療支援事業と高い親和性がありました。個々の事業を守りたいというわけではなく、これらは2040年の医療需要ピークにむけて、医療体制を維持するための欠かせないサービスだと捉えています。
そしてもう一つの理由は、医療費を減らすことにチャレンジしたかったからです。診療報酬改定によって、提携する医療機関だけでなく事業の存続にも影響が生じました。しかし私は、「生産性をもっともっと極限まで高めることでカバーできるんじゃないか」と考えました。
仮に事業上の収益が下がったとしても、テクノロジーの力と、医療従事者の皆さんのご協力によって、労働集約な部分を削減し、生産性を向上し続けることで、なんとか事業を維持できるのではないか。生産性の向上によって一つの医療体制を維持できるということは、既存の医療体制に転換すれば、「同じアウトカムであっても患者さんの自己負担額が減らせる」という可能性を示すことができるのではないか。それは医療費を減らすだけでなく、医師、患者の双方にメリットがあるはずで、私たちのミッションである「生活者の不安と、�医療者の負担をなくす」につながると考えたのです。
オンライン診療事業やメンタルヘルス事業、在宅医療支援事業などです。いずれも、祖業である救急往診事業で培ってきたノウハウ、リソース、システムなどを活用することで、大きな成長が期待できます。
今後大きく成長すると考えているのがオンライン診療事業です。オンライン診療に関連する競合他社は複数ありますが、個人的にはコミットする対象で差別化ができていると考えています。
具体的には、オンライン診療を行なうための仕組みを提供するのか、オンライン診療で提供できる医療サービスの品質向上に取り組むのか、という違いです。
映像や音声を使い、遠隔でやり取りできるビデオ通信システムや非対面でオンライン決済できるシステムなど、ソリューションを提供している企業は多くあります。一�方、私たちは、医療機関と組んで診療オペレーションまでを含むという独自性を持っていて、それらを通してサービス品質を高めていくことに徹底的にこだわっています。

日本でオンライン診療の普及が遅れている理由は、患者さんの選択肢に入りづらいからだと考えています。選択肢に入りづらいのは、そもそも患者さん自身がまだオンライン診療を受けたことがなく、信用できるかわからないということが大きい。なので、どちらかを選べるのであれば、馴染みのある対面診療を選ぶ人が多いというだけなのではないでしょうか。
つまり病状や症状によっては、「オンライン診療は対面診療と同じ品質で、かつ簡単に受診できるんだ」ということが証明できれば、より多くの方に利用いただけるはずです。
たとえば、実は夏場に頻発する熱中症は軽症であればオンライン診療で対応できます。発症した際の状況や症状を詳しくヒアリングした上で、自宅での適切な療養方法、例えば体温の調整方法や水分摂取量、方法などを伝え、必要に応じて処方まで可能です。
「軽症か否か」を見極めるために、患者さんからどのようなヒアリングをす�るべきか。ヒアリングした結果を、どのように医師に伝えるべきか。こういったことを言語化し、サービス内のオペレーションを均一に磨くことが重要です。そうすることで、一定以上の品質で再現性のある医療サービスが提供できますし、結果的に「オンライン診療を受けてみたら、症状も良くなったし便利だったよ」という評価が積み重なっていくと思っています。
オンライン診療が今よりも一般的になることは、医師の働き方を増やすことにもつながります。これまで医師は「病院に通勤して働く」しか選択肢がありませんでしたが、オンライン診療が当たり前になれば、たとえば子育て中で勤務時間や場所に制限があった医師も自宅で子育てをしながらブランクを少なく臨床に関わることができます。これは医療者の負担軽減や新しいキャリア形成につながるはずです。

前提として、メンタルヘルスの分野は30代〜50代を中心に幅広く需要が高まっています。働く世代が多いのは仕事において精神的な負担��を感じ、「会社に行けない」「働けない」という人が増えているためです。メンタルヘルス診療は明らかに供給がボトルネックになっていて、心療内科や精神科の予約を取ろうとしても、診察を受けられるのは数ヶ月先になるという状態です。この間、症状は悪化していきます。
私たちはこの課題を、オンライン診療の仕組みで解決できると考えています。地域の医療機関での対面では診療キャパシティに限界がありますが、オンラインであれば日本全国の医師を活用することができます。不安を持っている患者さんを、時間や場所の制限なく医療に繋げることができるのです。
そもそも、メンタルヘルスの分野はオンライン診療との相性が非常に良いです。まず、診察にあたって採血や身体的な検査が必ずしも必要ではないことが多く、患者さんのことを考えるとオンラインの方が圧倒的に負担が少ない。うつ病などの精神的な症状を抱えながら診療可能な医療機関を見つけて、予約して、家から出てクリニックに行き、診察を受けて帰宅するという行動自体が大きな負担となります。しかし、オンライン診療であれば、自宅から直接診療を受けることができるため、患者さんにとっての負担や不安が軽減され、治療の継続性も向上します。

もちろん、オンライン診療が万能だとは思っていません。なかには、診療前相談の時点で対面の診察を受けた方が良いと判断される患者さんもいます。その場合は、提携しているクリニックなどをご紹介し、より専門的な治療を受けていただくようにしています。
メンタルヘルスの場合は、まずは相談や治療の入口として気軽にオンライン診療を使っていただき、少しでも早く不安な気持ちを解消できればと思っています。精神的な症状で休職や退職をしてしまう前に、早い段階で専門家と接点を持ってもらうことが大切だからです。一度でも休職してしまうと、復職率が下がってしまうというデータもあります。そうなると患者さんのキャリアにとってもマイナスの影響が出てしまいますし、企業にとっても大事な仲間を失うリスクが高まります。メンタルヘルス事業はこういった現代の課題を解決できるものだと思っていますし、今後は法人企業に向けて福利厚生のひとつとしてサービス提供を見据えています。
在宅医療というのは、高齢者や難病での慢性疾患を抱えてご自宅で療養する患者さんを医師が訪問して医療を提供することです。これを担うのが「在宅療養支援診療所」という医療機関と「在宅医」と呼ばれる主治医で、そこを支援する事業になります。
「病院と同じレベルの医療サービスを自宅で提供する」という在宅医療には、提供側の医療機関にとって多くのハードルがあります。
わかりやすいのが緊急対応です。病院に入院している場合はナースコールのボタンを押せば、24時間・365日、いつでもすぐに看護師さんが来てくれる。一方で「在宅医療は、これと同じことを自宅でやってください」というのが国の決まりです。つまり在宅療養支援診療所は患者の求めに応じて24時間・365日対応するという応召義務を抱え、対応できない場合は認可を維持することができません。
在宅療養支援診療所の多くは「一人開業医」で、地域の患者さん100名くらいを医師が一人で対応しているという状況が頻繁に見受けられます。100名も患者さんがいると、当然毎日何かが起きるわけです。夜中に携帯が鳴って、「父の具合が悪いのでちょっと見に来てください」とか。夜中だろうとお盆もお正月も関係なく対応が求められるので、在宅医は全く休むことができないのが在宅医療提供の課題です。

在宅医の皆さんは地域の患者さんのために全ての時間を費やして働かれていますが、当然誰しもに生活があり、休みが必要ですよね。学会があるので出張したいとか、家族の行事とか、友人と飲みに行きたいとか。でも、患者さんからの連絡があれば対応しなければいけないので、おちおち休めない。そういう医師に対して、「代わりにファストドクターに登録している医師が緊急の往診に行きますよ」というのが在宅医療支援事業です。
支援している在宅医のなかには、「おかげで5年ぶりに実家に帰って両親の顔を見ることができました」という方がいました。他にも、365日休みを取らず、睡眠時間を削って仕事をしていた方もいれば、自分に何かあったときのために、いつ倒れても良いように、ご自身の遺書を持ち歩いて仕事をされていた方もいました。その方は私たちのサービスを使って休みを取れるようになられたようで、「ファストドクターがいなかったら死んでいたかもしれない」と涙ながらに感謝されたことは、この仕事の重要さを何度も再認識させられています。
在宅医療に限りませんが、日本の医療機関の9割を超える診療所の医師の平均年齢は62歳と高齢であり、「地域のために」と身を粉にして働く医師がたった一人で頑張るのは限界を迎えつつあるのが現実です。もしくは、とっくに限界を超えている��中、強い責任感で地域を守ってくれているのかもしれません。ただこういった現実はあまり一般的には知られてはいません。
在宅医療支援事業は、ミッションの「医療者の負担をなくす」に直結するものであり、高齢化に伴う医療需要のピークに伴う課題を解決する重要なソリューションのひとつです。
患者さんは暮らしの中で、医療においては様々なサービスプロバイダーと関わります。医師や看護師、薬剤師はもちろんのこと、例えば介護を受けている場合は介護士やケアマネージャーさんなどが関わってきます。
患者さんの不安をなくしていくためにも、人々が健康維持や治療、あるいは介護において関わる様々な関係性を私たちのプラットフォームでつなげるようにして、需要が増大する将来において、それぞれが不効率や負担なくスムーズに連携されるようにしていきたいと考えています。
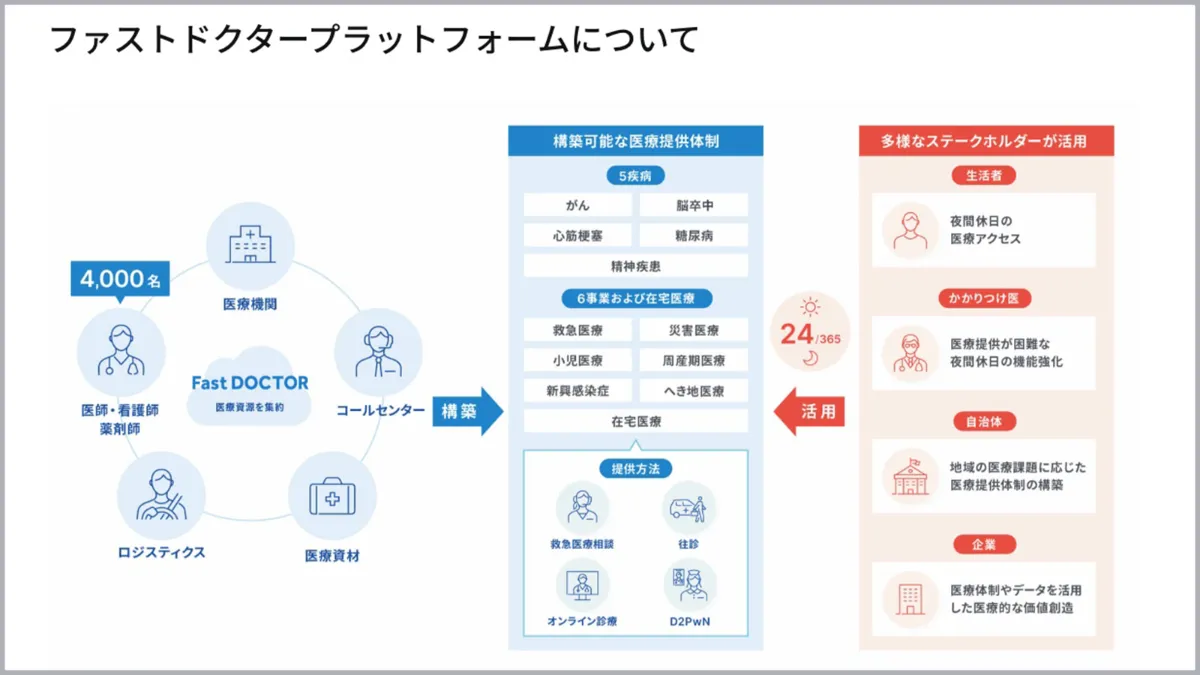
健康、医療に関する個々の情報はいま、それぞれ単独で存在していて、その多くは個々の医療機関などに断片的な情報として保存されています。だから私たちは医療に関するパーソナルレコードをファストドクターに預けておけば、医療や保険、介護、薬を含めて最適なサービスを受けられるという世界をつくっていきたい。それが、「1億人のかかりつけ機能を担う」ということです。
わかりやすいところで言えば、開発でしょうか。思えば様々な情報を取り扱うためのシステム改修や患者接点を増やすためのプロダクト開発などで、2022年が一番忙しい時期でした。世の中にも注目いただき、その年末には光栄にもForbes JAPANの「日本の起業家ランキング」で1位をいただきました。いまはその当時と比較しても、十数倍の開発予算を投下しています。

私たちの強みは、医療機関とともに医療のオペレーションを持ち、医師や患者さんの生の声やデータを数多く保有していることです。社内には医師や看護師がどのように業務を行なっているのかモニタリングする部署があり、業務上のお困りごとを一つずつ拾い上げながら、システムやオペレーションの改修に活かしています。
患者さん側では、医療としては珍しく利用後の満足度や評価を取得したり、診療後の症状の変化をアンケート回収し、サービスや診療品質を分析し続けています。患者さんは問診の段階ではどのような症状を訴えていて、実際の診察では医師がどういう診断をしたのかもすべてデータを持っています。これら大量のデータをAIに学習させることで、「問診段階でこういう症状を訴えている方には、こういう対応をするのが良い」という予測を立てられるようになります。これは、様々な医療サービスを提供する際の効率化につながります。

ヘルステック企業として「生活者の不安と、医療者の負担をなくす」というミッションには、今後も変わらず挑戦し続けていきます。未来の日本の医療のために、ファストドクターが成功事例のひとつとなること。その、挑戦を続けることこそが、持続可能な医療の社会インフラの実現に、いつの日かつながるのだと考えています。

株式会社ディプコア 代表取締役CEO
以前救急車にお世話になったことがありました。救急隊員の方が3名、運ばれた病院では医療従事者の方が4名。目に見えるだけで、私一人に7名もの方が関わり、助けてくださいました。そして皆さんおそらく私よりお若�い方たちでした。強い感謝の気持ちとともに、改めて、多くの方がいてこその医療だと感じ、ファストドクターのサービスの意義も感じました。 そんな現状に、国としても何もしていないわけではなく、医療分野のDXは重要事項ということで、2024年度からはさまざまなデータを連携する仕組みである「全国医療情報プラットフォーム」を順次運用開始するそうです。「国もチャレンジしているので、民間の私たちももっとがんばらないといけません」と水野社長もおっしゃっていました。人口の減少、高齢化、必ず向き合わなければならない医療業界の課題を思い、ますます同社を応援したい気持ちが強くなりました。


2024.09.03 公開

2025.06.30 公開

2025.09.12 公開

2025.08.01 公開

2025.08.29 公開

2025.09.30 公開

2025.12.23 公開

2025.03.24 公開

