
“社会課題を解決しつづけたい”という想いを胸に、選んだのは医療のDX。「誰もやらない」をやる逆瀬川の挑戦は、医療の未来を変えるのか。
2025.08.01 公開

2025.08.01 公開
株式会社ヘンリー 代表取締役CEO 逆瀬川 光人
設立:2018年
事業内容:中小病院向けレセコン一体型電子カルテ「Henry」の開発・提供

グロービス・キャピタル・パートナーズ株式会社 プリンシパル
病院の経営を支える基幹システムは一見すると伝統的なテーマに見えるかもしれませんが、定型化されていない巨大産業のデータを視覚化し、AIを活用してSaaSだけではない複層的なビジネスモデルを展開するスタートアップのだいご味が詰まった事業です。本質を追求し続ける未来志向のチームと共に社会保障費の増大やエッセンシャルワーカーの需給ひっ迫という明確な課題を解決するミッション性に共鳴してくれる人が増えることを楽しみにしています。
中小の病院向けに『Henry』というレセコン一体型電子カルテを提供している株式会社ヘンリー代表の逆瀬川(さかせがわ)です。
これまでのキャリアとしては、一橋大学を卒業後、2011年に楽天に入社しました。楽天では、UI/UXやPMの仕事をしていて、合計で10個以上のサービスやアプリの立ち上げとビズデブ(Business Developmentの略。新規事業の創出や既存事業の成長を担う役割)を経験しました。PdMやUXデザイ��ナーとしてプロダクトサイドで仕事をすることが多かったので、もう少しビジネスサイドに染み出していきたいと思い、ウォンテッドリーに転職しました。
ウォンテッドリーでは、新規事業の責任者として新サービスの立ち上げから成長までに携わっていました。マーケティングやユーザーリサーチ、営業も担当していましたし、CMのディレクションとか大手企業のアライアンスにも関わっていて、新たな事業をつくったり、大きく成長させていくプロセスにさまざまな役割で関わることができたと思っています。
2018年に株式会社ヘンリーを創業したのですが、創業の経緯には学生時代のサークル活動が影響しています。共同創業者の林とは大学の同級生で、フェアトレードを推進するサークルの代表と副代表でした。当時から社会課題に興味があり、ビジネスで社会課題を解決したいと考えていました。そして、やるからには世の中に大きなインパクトを出したいという想いがあり、「将来的に起業するなら2人でやりたいね」と話していたんです。

世の中に大きなインパクトが出せること。社会課題を解決しながら事業として成立すること。これらの条件を満たすドメインで起業したいと思っていたので、市場規模が大きく、さまざまな課題がある医療の領域でチャレンジしようと考えました。
創業に際して、私の中に医療に対する強烈な原体験があったわけではないんです。ただ、楽天やウォンテッドリーでビジネス経験を積み、インターネットやプラットフォームのすごさとか可能性を実感したので、より大きな規模でこの経験を活かしてみたいと思っていたこと。そして、大学時代に取り組んでいた「社会課題を解決したい」という想いがあったこと。これらが合わさって、起業にいたったという経緯ですね。
私たちは「社会課題を解決しつづけ、より良い世界をつくる」という企業理念を掲げているのですが、社会課題というのはこの先もなくならないと思っています。時代に合わせて、その時々で課題が生まれてくるはずで、社会課題そのものはずっと存在し続けると考えているんです。
そうなったときに、できるだけ大きな課題をビジネスの仕組みで解決して、そこで稼いだお金でより大きな課題や新しい課題の解決にチャレンジしていきたい。そうする�ことで、大きな言葉になってしまうのですが、みんなが幸せに生きることができたり、笑顔でいられたり、そういう社会にするために貢献したいと思っています。
より良い世界をつくるために私たちが貢献できた場合、その証明として一番わかりやすい象徴って何だろう?と考えると、ノーベル平和賞だったんです。だから、ノーベル平和賞受賞を事業をするうえでの中間ゴールとして設定しています。
主に中小の病院を対象に、レセコン一体型電子カルテ『Henry』を提供しています。いわゆる、Whole Productですね。簡単にいうと病院向けの基幹システムで、患者さんに関係するあらゆる情報が入っていて、病院の全スタッフの方がアクセスできるものです。
少し専門的な話になりますが、日本には診療報酬制度があり、医療行為は基本的に法律で定義されています。どの患者さんにどのような医療行為を行ったのか。その医療行為は、原則1点=10円の診療報酬の下で何点なのか。これらがすべて決まっていて、医療行為を記録し、最終的にお�会計に変えていきます。
医師はもちろん、リハビリをするなら理学療法士さんや作業療法士さんがいますし、薬剤師さんや栄養士さん、介護士さん、そして日常のサポートをする看護師さんがいます。医師の指示の下、国家資格を持ったさまざまな医療従事者の方々が日々医療行為を行います。

そのため、誰がどんな行為を提供したのかを細かく記録し、データを集めておく機能に加えて、お医者さんと他部門の専門職のみなさんがうまく連携するための「オーダー」という機能、そして、提供された医療行為に沿って診療報酬の計算をし、窓口会計と国に請求するためのデータをつくるPOSのような機能。これらを備えているのが、基幹システムです。
ざっくりいうと、CRMとワークフローとPOSが合体しているものですね。それをベースにして、病院の業務を変革していき、生産性向上やそれに伴う医療サービスの質向上につなげていくことが私たちが提供している価値になります。
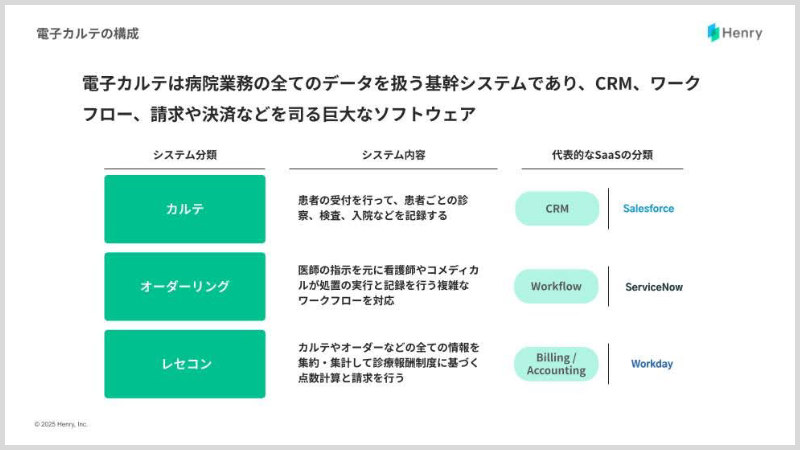
中小の病院向けのレセコン一体型の電子カルテを、クラウドネイティブで提供している事業者として、現時点で日本唯一になります。
専門用語が多いので時系列をまじえて解説をすると、レセコンというのはレセプト(診療報酬明細書)を作成するためのコンピュータのことです。1970年代に導入が始まり、1980年代に広く普及したシステムになります。診療報酬の計算が大変なので会計側の業務を効率化しようとするものです。
次に効率化が進んだのは院内の指示で、先ほど「オーダー」とお伝えした部分です。以前は処方箋や検査依頼など、主治医から他部門の専門職のみなさんへの指示書などは、院内で文書を配送していました。壁や天井にパイプが設置されていて、そのパイプが院内のさまざまな場所をつないでいたんです。「エアシューター」とか「パイプシューター」と呼ばれていたもので、パイプの中に文書を入れて、各部署に送っていました。ただ、これもやり取りが大変なのでシステム化されました。
最後に、診療経過等を記録するカルテ(診療録)がシステム化されたのですが、会計とオーダーとカルテのそれぞれが業務としてボリュームが大きいため、バラバラにシステム化されたという背景があります。
ただし、医療サービスはそれぞれの業務を切り離して考えることが難しいんです。というのも、「診察をした」「リハビリをした」「薬を出した」「会計での患者さんの負担はいくら」という具合に流れていきます。ひとりの患者さんに医療サービスを提供するとしても、医師の他各部門の専門職がいて、個々のサービスについて点数が計算され、最終的にすべてを合算する必要があるのです。医療サービスと会計が複雑に絡み合っていることに加え、それぞれの医療サービスが細かく法律で定められているので、会計とオーダーとカルテを別々にシステム化すると現場でかなり多くの不必要なコミュニケーションが発生してしまうんです。
相互に強く関係する業務であるなら、ひとつのシステムで設計したほうがスムーズに仕事がまわると考え、レセコン一体型の電子カルテを開発して中小の病院に提供しています。
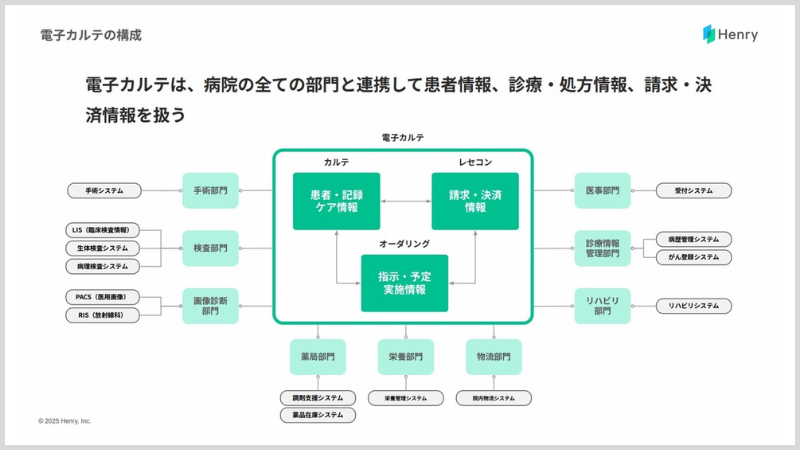
「病院」という言葉にも細かい定義があって、20床以上のベッドがあるのが病院で、20床未満が診療所やクリニックです。そのため、中小の病院向けという部分に私たちの独自性��があります。
診療所やクリニック向けに一体型のシステムを提供している企業はありますが、病院向けとなるとほぼいないですね。なぜなら、レセコンを開発するのが本当に大変だからだと思います。
診療報酬に関する規定は現状でも1,700ページくらいに及びます。しかも、すべて自然言語で書かれていて、使われている言葉の解釈に幅があり、システム化する際のハードルがとても高いのです。じゃあ、すでに存在しているレセコンに新しい機能を加えて一体型にするという選択肢もありますが、そもそも40年以上前のシステムなので開発言語も古く、対応できる技術者が極端に少ないという課題があります。

そのため、一体型をつくるには結局イチからつくる必要があります。しかし、1,700ページのハードルがあまりにも高すぎて、いまからやろうとする企業が現れにくいのだと思��います。
加えて、公費という国または地方自治体が医療費を負担する制度の存在もあります。市区町村レベルで自由に設定ができるため、全国約1,700の市区町村が自由に設定したルールに対応し続ける必要があります。
これも専門的な話になってしまうかもしれませんが、従来病院は、オンプレミスという環境でシステムを利用していました。これはシステムを病院内に保有する方法で、病院外からはネットワークにアクセスすることができません。
私たちの『Henry』はクラウド上で利用いただく前提で開発をしています。そのため、インターネットさえつながれば、どこからでもアクセスすることが可能です。
クラウドネイティブであることのメリットは大きくふたつあって、ひとつはコストメリットですね。それぞれの病院に合ったシステムではなく、ある意味で共通規格のようなシステムを提供することになります。現地でカスタマイズを前提とした導入がなくなりますから、結果的に導入コストをおさえることができます。オンプレミスの基幹システムに比べて、半分から7割ほどの金額で導入できるため、中小の病院さんにとってはメリットに感じていただけると思います。
もうひとつのメリットは、アップデートが容易ということです。パッケージの製品だと基本的には買い換えに合わせてしかアップデートできないのですが、クラウドの場合は状況に合わせたアップデートが可能です。
診療報酬制度は2年ごとにルールが変わるので、そのタイミングでレセコンのロジックを見直す必要があります。また、最近であればコロナ禍のようなことが起きれば、特別な対応が必要になったり、その時々の社会情勢に合わせた柔軟な対応が求められます。そういう意味でも、アップデートが容易なクラウドネイティブでサービスを提供した方が良いと考えています。
純粋に、「大きな社会課題を解決したい」と考えていたからだと思います。最初から唯一の存在になりたかったわけではなくて、「医療の課題を解決するにはどうすればいいか?」を考えて、実行していった結果、気がつけば同じようなことをやっている会社がいなかったという印象です。
たとえば、オンプレミスで大病院向けの基幹システムを開発している大手のSIerさんが私たちのようなサービスを開発しようとすると、労働集約型のビジネスモデルを変える必要があるはずです。そうすると、短期的に売上が下がったり、大幅な人数の配置転換が行われるなど、現在の事業のあり方が大きく変わってしまいます。いま大きく舵を切るほど事態が切迫しているかというとそうでもないため、ある種のイノベーションのジレンマに陥っている状態なのかもしれません。
一方で、私たちのようなスタートアップが同じようなチャレンジをすると、事業が続けられないリスクがあると思います。サービス開発に時間がかかるため、売上がたたない期間をどう乗り切るのか?という別の問題が出てきます。
『Henry』の場合は、開発に4年かかりました。開発コストがかかることに加えて、その期間はほとんど売上がないため、スタートアップであればなおのこと参入しにくい領域だと思います。
私たちの場合、資金調達ができたということも大きかったですし、なによりも「課題解決するには一体型の方が良い。だから一体型にチャレンジしよう!」という思い切りの良さみたいなも��のがありました。制度の複雑さとか、システム化する上でのハードルの高さとか、そこまで解像度が高くない状態で開発に着手したので、やり始めてみると本当に大変で(笑)。診療報酬制度は2年ごとにルールが変わるので、自分たちでコントロールできない部分を踏まえつつ、どうやってシステムに実装していくかは本当に苦労しました。

「社会課題を解決しつづけ、より良い世界をつくる」という企業理念にフォーカスした結果、いろんな幸運も重なって結果的に唯一の存在になれたのだと思います。このような取り組みにGOサインを出す会社は、少ないのではないでしょうか。
扱う業務や関係する法令が多いので、それらを包括した基幹システムをつくることができたというのは大きな先行優位だと思います。
特に業務を解像度高く理解するにはけっこう時間がかかるのではないでしょうか。誰が、何を、どこまでやるのか。どこで、誰に、どのようなオー��ダーを出すのか。そういった業務の動きを正しくモデリングすることが必要です。
お医者さんや看護師さんで担当できる業務の範囲は法律で規定されていますが、そのルールで埋めきれない部分は存在し、そうした部分の対応は、各現場での判断で進められています。たとえば、「主治医の先生がやることが望ましいが、忙しくて随時依頼することは難しいから代わりに自分がやった上で、先生の診断や治療のために情報は残しておこう」みたいな小さな思いやりがあったりします。もちろん、法律に触れない範囲で。
お医者さんは患者に対するほぼすべての業務ができるからという理由で、ある業務を主治医のお医者さんの行うべき業務としてモデリングしてしまうといった間違いを犯してしまうこともあるんです。私たちはそういったケースも含めて多くの事例に触れ、そのうえで業務を設計してきたので、すぐに追いつけるほど容易ではないと思います。
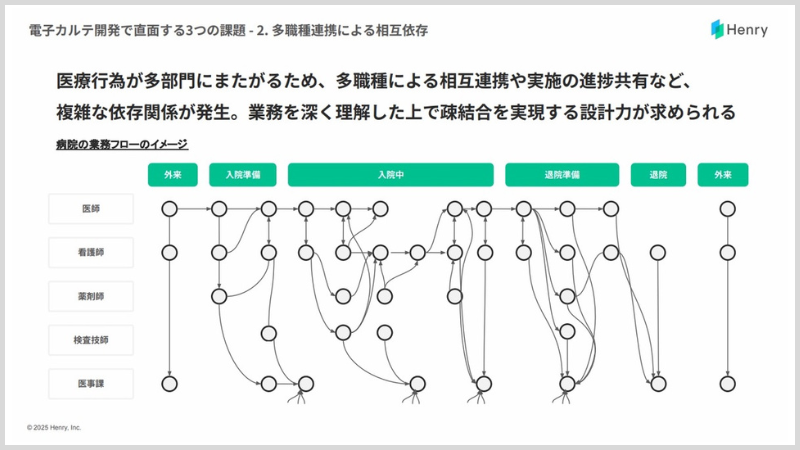
あとは、医療というドメインを理解した上でシステムやサービスに実装しているので、これがそもそもの競合優位性になっていると思います。本来であれば競合優位性や参入障壁と言われるものは時限的で、時間の経過とともにだんだん薄まっていくと思いま��す。しかし、医療の場合は業務が複雑で、かつそれぞれの業務が依存関係にあります。また、診療報酬制度が2年に一度変わるため、継続的にアップデートをくり返す必要があります。そういう意味では、参入障壁が高い状態が維持される、少し特殊な領域なのだと思います。
そうですね。必殺技はないので、基本的なことをちゃんとやることにしています。たとえば、業務診断をして、解決したい課題を洗い出して、こういうふうに解決していきましょうと共通認識を持つ。コンサルティング営業の基本的な流れだと思います。
特徴があるとすれば、インサイドセールス、フィールドセールス、導入コンサルタント、カスタマーサクセス、開発チームと分業制にしていますが、それとは別にドメインエキスパートと呼ばれる医療業界に詳しいメンバーがいることです。医療事務や看護師などのバックボーンを持っているので、顧客となるみなさんが何に課題を感じているのかが、ある程度リアルにイメージできます。ドメインエキスパートのメンバーは状況に合わせて各チームと連携しているので、課題解決につなが��る提案ができているのだと思います。
あとは公共政策チームが営業支援をしています。医療の分野は政治や政策とも密接に関わっているので、国や各自治体がどういう動きを取っているのかであったり、法改正があった場合に何がどのように変わるのか、どのような影響がありそうか。そういった情報をキャッチアップし、社内外に向けてセミナーなどを行なっています。公共政策チームには厚生労働省出身のメンバーがいるので、その経験を活かし、社内のサポートはもちろん、お客様へのアドバイスも担当してくれています。
あとは、診療報酬に関する1,700ページほどの資料をまるまる覚えているメンバーもいます。そういった専門家が、社内であれば営業現場や開発現場をバックアップし、お客様の相談にも対応できるようにしているのは強みだと思いますね。

このような独自の体制を活かしつつも、顧客と向き合うときに大事なのは、ストーリーで語ることだと思っています。というのも、電子化やDX、それに伴う業務の効率化は、普通に考えたらやったほうがいいじゃないですか。でも、実際は、紙のカルテを使い、口頭で情報の申し送りをしている病院さんがまだまだいらっしゃいます。やったほうがいいと�思っているのに、DX化ができていないのはなぜなのか。原因を見つけ、それを解決したときにどうなれるのかを提案しないと、課題解決にはつながりません。
便利そうに聞こえるけど本当に使えるの?という疑いの気持ちもあると思いますし、これまでのやり方を変えたくないという心理的なハードルもあると思います。それらを超えるメリットを提示し、変わるきっかけを提供することが非常に重要だと思いますね。
私たちの顧客は中小の病院さんなのですが、その課題のほとんどが、経営の継続が難しいという厳しい現実があります。当然これは日本全体の医療の継続を考えたときに、とても大きな課題ですよね。
難しい理由はいろいろありますが、わかりやすいのは仕事が忙しいからです。ずっと紙のカルテで運用してきているので、カルテを書くのに時間がかかるんです。たとえば、病院で前の人の診察が終わっているのになかなか次の順番が来ないといった経験をされたこと��はありませんか。実は、カルテの記載に時間がかかっていることが、診察が終わっても次の患者さんの診察をすぐに始められない原因のひとつになっているんです。
高齢化が進んでいる地方では、患者さんの数が増えているのに先生を含めた医療スタッフは増えません。すると、業務量がどんどん膨らんでいきます。しかし、紙のカルテのままなので記載するのに時間がかかる。すると、さらに業務時間が長くなります。
そうなると、肉体的な疲労はもちろんですが、精神的にも疲れてくるんです。本当なら、症状などを記録するだけじゃなく、交わした会話とか、表情とか、患者さんの状況を詳しく記録しておきたい。でも、次の患者さんが待っているので必要最低限のことだけカルテに書く。そんな毎日をくり返していると、気持ち的にもしんどくなってしまい、長く続けるのが厳しくなるようです。
でも、電子カルテを導入することで、業務が効率化され、これまでよりも患者さんに寄り添ったケアが提供できるようになったという事例もあります。たとえば緩和ケアと言って、完治が見込めない患者さんの身体的・精神的な苦痛を緩和する医療サービスがあるのですが、その看護師さんの事例です。
電子カルテになり、ベッドサイドで記録が取れるようになりました。大きな効率化ではないものの、ひとりの患者さんに使える時間が少しだけ��増えた。その結果、患者さんのことをこれまでよりも詳細に記録できるようになったそうです。
緩和ケアは、いろんな看護師さんでケアを提供します。24時間・365日ずっとひとりの患者さんにつけるわけではありません。だから、電子カルテに患者さんのお気持ちも記録していったそうです。「こういうことをしたらうれしそうだった」とか、「こういうことには不快感を示されていた」とか。そういう情報もみんなで共有して、できるだけ気持ちよく最期を迎えていただけるようにしたとお話されていました。
「こういう症状だからこの薬を処方しよう」というのは医療サービスの科学的な側面ですが、心理的な側面もあると思っています。これからは、患者さんの気持ちに寄り添うとか、医療従事者のみなさんが満足できるサービスが提供できているかとか、そういった目に見えない部分が重要になってくると考えています。私たちのシステムを使っていただくことで業務を効率化し、そのぶん大切なことに時間を使えるようにする。それって感情的にすごく価値のあることだと思いますし、私たちの『Henry』がそこに寄与できていることはとても意義のあることだと思っています。
また、働き方の変化という観点では、『Henry』などのクラウドネイティブのシステムを導入したことによって医師の宿直(交替で宿泊して夜の番をすること)をなくした大阪の病院もあります。クラウドであれば、自宅からでもシステムにログインして情報が取得できるので、何かあったときに備えて医師が宿直をする必要がなくなったんです。これにより、肉体的な負担が軽減されて、持続可能な働き方ができるようになったそうです。

電子カルテのUX、入力のしやすさにはこだわっています。ある病院では定型の文言のハンコをつくり、それを紙のカルテに押すようにしていたのですが、『Henry』を導入してからは症状ごとのテンプレートやチェックボックスなどのフォーマットを活用し、「ハンコよりも使いやすいよ」言ってくださった70代の先生もいらっしゃいます。
ひとりの患者さんにすると1〜2分ほどの効率化なのですが、少なからず回転率があがるので患者さんにとっての待ち時間は短くなります。お医者さんや看護師さんにとっても、目の前の患者さんによりフォーカスできるようになり、医療サービスの質向上にもつながっていると思います。
こういった話を事例をまじえて丁寧にお伝えすることで、これまでのやり方を変える意思決定の支援をしています。
いまはおよそ50の医療機関でご契約いただいております。北は北海道から南は鹿児島まで、幅広いですね。傾向としては、都心部よりも地方が多いです。人口が減っているけど医療スタッフは増えないので、地方のほうがDXの必要性が高まっています。
先ほどの経営の継続が難しいという話題と重なるのですが、地方ではスタッフの高齢化が進んでいます。看護師さんの平均年齢が60歳を超えているところもあるくらいで、この先を見据えたときに、いまどうにかしないと本当に撤退を余儀なくされるところも多いです。
スタッフがご高齢の場合は仕事が忙しくて体力的に続けるのが難しいのもありますし、若者の場合は「紙カルテの病院という非効率な職場では働きたくない」という人が多いみたいで若手が採用しづらくなっています。高齢化で患者さんは増えるけど、対応するための労働力は減っていく状態で、この傾向は一般的な予測よりも前倒しで進んでいる印象です。
いま��、政府主導で「電子カルテ情報共有サービス」が推進されていて、導入にあたっては補助金が支給されるようになっています。また、電子カルテの周辺で活用するICT機器等への補助金の支給も行われています。さらに自治体によっては電子カルテ導入自体への手厚い支援なども行われています。多くの医療機関が電子カルテを導入できるように、国や自治体をあげて支援していく動きが出てきていますから、私たちも公共政策チームが中心となって、できるだけ多くの医療機関に最新の動向をお伝えするようにしています。
私たちはいま、中小の病院を中心に導入を進めていますが、今後は大規模な病院へと広げていきたいと思っています。
病院も機能分化が進んでいて、患者さんの容態によって病棟を区分しています。容態が不安定で救急医療などが必要な患者さんは「急性期」と呼ばれ、地域の医療の中心となる市民病院など規模の大きな病院が該当します。容態が安定して回復に向けてリハビリなどの医療が必要な患者さんは「回復期」で中規模の病院。慢性的な疾患などで長期的な療養が必要な患��者さんは「慢性期」で、小規模の病院が該当します。
回復期や慢性期の病棟を持つ中小病院が現在の顧客ですが、これを急性期の大病院にシフトしていこうというのが今後の方針になります。
回復期や慢性期の病院は患者さんの容態が比較的安定しているため、急を要する医療の提供は少なく、スタッフの方もご高齢で、紙のオペレーションが残っているところが多いです。いまはそこをメインにしているのですが、いろいろとノウハウがたまってきました。その知見を活かして、大きな病院でも使ってもらえるものを開発している状況です。
急性期の病院では、手術を行なったりします。診療報酬の観点でも、そういう手術のほうが点数が高く、多くの専門家が関わって医療を提供しています。そのぶん、オペレーションが細かく複雑になりますし、業務フローが流れていくスピードもはやいです。大規模病院の多くはオンプレミス型の基幹システムなので、私たちのクラウドネイティブなサービスを導入いただくことでさらなる業務の効率化に貢献できると考えています。

もちろんシステムに求められる要件はかなり複雑です。ただ、この領域に進��出するために、私たちはしっかり準備をしてきました。資金調達を行い、開発チームを強化し、急性期病院のオペレーションに対応するための基本的な機能は完成に近づきつつある状態です。
大規模な病院に対応できれば、それ以外の病院にとっても有益なサービスになります。複雑で迅速なオペレーションにも対応できるということなので、波及効果じゃないですが、多くの病院にとってプラスの影響が出ると想定しています。
まったく別のものをつくるわけではなく、研ぎ澄まされていく感覚が近いかもしれません。大規模な病院は3つの病棟をすべて備えていることが多いですし、急性期になるとカバーする業務範囲が広くなるため、回復期や慢性期に対応するよりもシステムの機能がより洗練されていくイメージです。
長期的には、事業ラインナップを増やしていきたいと考えています。いまは、紙のカルテを使って、属人的に業務を�行なっている病院に対して、電子化を通じてより業務がスムーズに進むようにサービスを提供しています。それだけでも一定の価値があると考えていますが、やはり病院が地域でちゃんと経営を続けていけるようなお手伝いがしたいと思っています。
いまであれば、診療報酬の計算がどうしても複雑なので、システムがあるものの一部は人間が行っているところもあるので、そこを部分的にBPOで請け負ったりしています。そういうところを皮切りに、今後はお金周りの部分というか、いわゆるフィンテック的な観点で決済のところを支援できるようにしていきたいです。
たとえば、病院から診療報酬債権を譲り受け、私たちが先にお支払いすることで、病院のお金周りをスムーズにしたりとか、そういうことをしていきたいと考えています。
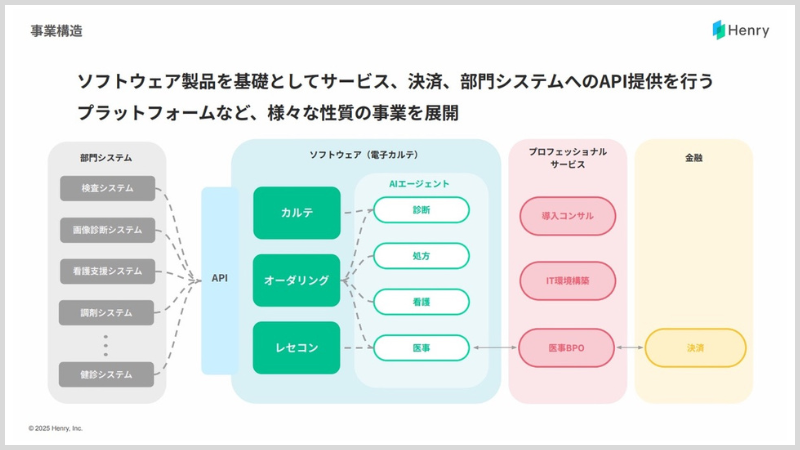
つい先日、10億円の資金調達を実施しました。この資金を使って、100床規模の中小病院向けの基盤をさらに強化しつつ、400床規模・急性期病院向けの開発を進めていきます。合わせて、病院向けIT基盤の構築とBPO事業の本格立ち上げにも取り組み、病院のDXを一段上のフェーズに引き上げたいと思っています。
『Henry』で業務をDXして、経営にとって重要なお金周りの部分をサポートし、ある程度うまくまわるようになったらAIエージェント機能を入れて病院のワークフローをさらに圧縮していく。そうすることで、DXはより加速するはずですし、経営も安定すると思っています。
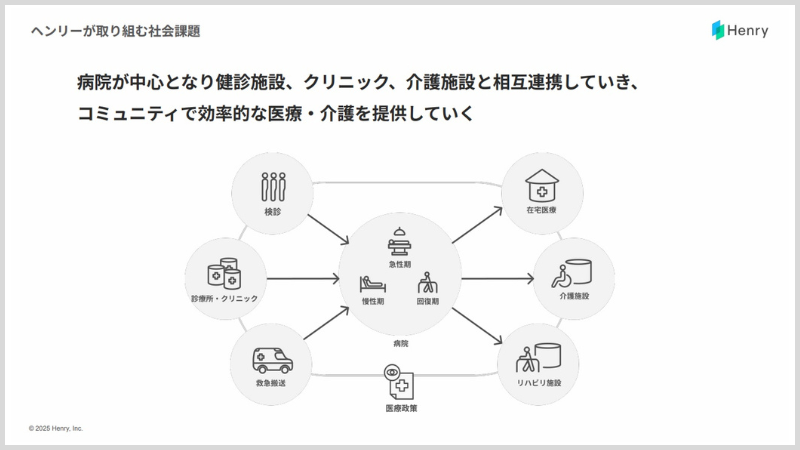
いまお伝えしたのは、あくまでも病院を対象としたことですが、将来的にはもうすこし視野を広げ、医療とか介護も含めて、地域やコミュニティを対象にサービスを提供していきたいです。
今後は、病院が中心になって、周辺の介護施設や診療所など、いろんな事業者とコラボレーションしていく必要があると考えています。どこかが単体でがんばるのではなく、お互いに協力しながらその地域の医療を支えていく。そういう取り組みが必要になると考えているんです。
そのためには患者さんのデータがあり、データが流通するインフラが必要です。なので、しっかりと時間とお金をかけて、医療や介護、福祉も含めた未来の社会保障のインフラをつくっていく。これが私たちが絶対に実現したい、あるべき姿です。
ビジネスモデルを変化させていくことが重要だと考えています。現在はいわゆるSaaS型というか、定額でいただいてそれを積み上げていくモデルですが、売上に連動したモデルに進化していくことが必要だと思っています。
基幹システムとして使っていただき、業務の生産性を上げるためのツールから、医療機関の経営を支えるインフラへと変えていく方針です。そこを目指している以上、固定で費用をいただくのではなく、経営に対して私たちのサービスがどれだけ貢献できたのか。その度合いに応じて、対価をお支払いいただくようにしたいと思っています。たとえば、業務を効率化することで人件費を下げたいという医療機関があったとしたら、下がった割合に応じてお支払いいただくとか、そういうイメージです。
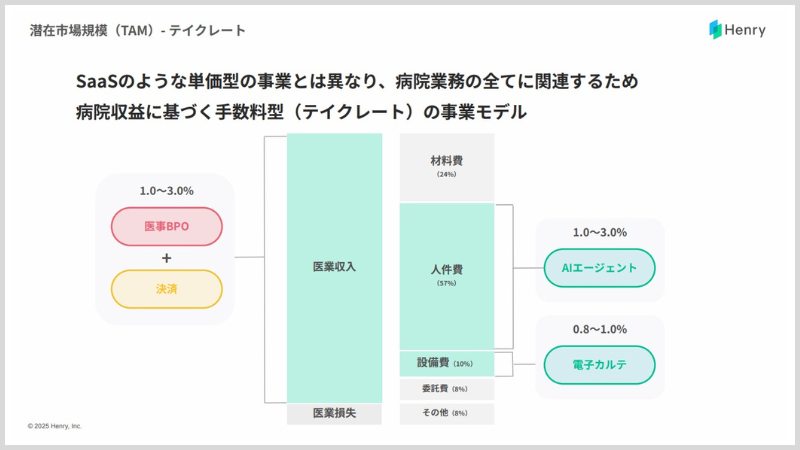
業務効率化ツールとしてお使いいただく場合、DXが進むとそこまで改善インパクトが出ていないけど支払い額はそのままとか、そういうシチュエーションがあり得ると思うんです。ツールを提供する私たちとしてはありがたいです��が、お客様にとっては得られた成果と支払う金額が見合っていないですよね。それってビジネスとしてはフェアじゃないと思いますし、私はやりたくないんです。お客様と同じ目線に立ち、お客様に提供できた価値のぶんだけ対価をいただく。そうすることで、一緒に成長していけるはずですし、私たちが実現したい世界観に合致していると思っています。
やっぱり「社会課題を解決しつづけ、より良い世界をつくる」という理念が軸となっているからだと思います。あとは、自分たちのためでもあると思うんですよね。
医療サービスを受けるのは、私たちも含めてすべての患者さんです。患者さんが一番困ることは何かというと、病院がなくなることだったり、医療サービスの質が低下することです。じゃあ、どうすれば一番困る状態を回避できるのかを考えたときに、医療従事者のみなさんの業務をDXして、生産性を向上すること。システムを入れて働き方を変えることで、患者さんへの向き合い方を変えることだと思うんです。
そうすることで、医療サービスの質が向上すると思いますし、病院がなくなるリスクを減らすことができますよね。私たちにできることは、そのための仕組みをつくってで��きるだけ多くの病院に提供していくことなので、まずは自分たちにできることをさぼらずにがんばっていきたいと考えています。
現在の構成でいうと、プロダクトサイドのエンジニアが半分くらいで、セールスやカスタマーサクセスなどのビジネスサイドが4割くらい。残りがコーポレート含めたほかの部門という感じです。
ビジネスサイドには導入に関わるチームもあるので、病院出身者など医療系のバックグラウンドを持ったメンバーもいます。あとはエンジニアも共通してメガベンチャーやスタートアップ出身者が多いですね。全体的に、IT出身のメンバーがけっこう多いと思います。医療系のバックグラウンドを持っているメンバーは、全体の3割くらいじゃないでしょうか。
中長期的には、組織の規模を拡大していく考えです。今後、大規模な病院にシフトしていきますし、ビジネスモデルの変化も視野に入れているので、これまでの延長線上で人を増やすのではなく、今後の事業や組織を担う方を採用していきたいと思っています。
ビジネスサイドで言えば、これまでがいわゆるSMBだとすると、今後はエ��ンタープライズの市場を目指していきます。そのため、セールスや導入、カスタマーサクセスの部長クラスを採用したいと思っています。事業開発の機会も増えるでしょうから、部長やそれ以上のレイヤーでの採用を考えています。
プロダクトサイドでは、プロダクトエンジニア(開発する機能の全体にオーナーシップを持ち、企画・設計から開発まで幅広く担当する開発者)を採用したいですね。顧客の課題が高度化するため、プロダクトマネージャーとエンジニアの分業制だと正しく機能を理解し、開発することが難しくなります。そのため、顧客の課題から理解し、解決手段を考えるところからオーナーシップを持てる方を採用したいと考えています。ビジネスモデルの変化に伴って開発体制には厚みを持たせたいので、現在の3倍くらいの規模にする計画です。大きくなった組織をリードできるような方も採用していきたいですね。

これらを実現しようとするとかなりの先行投資が必要になりますから、COO 兼 CFOの萩原の直下で、VP of Financeを任せられるような方も探しています。
いまお伝えしたようなポジションは、今後新設していったり、現在兼務のものばかりです。もちろん、内部的な抜擢もあります。既存�の社員にもチャンスがありつつ、外から新しく迎えることで刺激を取り込んでいきたいんです。そうすることで、健全な状態で切磋琢磨していきたいと考えています。
そうですね。確かに、社会的意義の高い事業をやっているので、「世の中のためにがんばりたい」という気持ちで入社してくれるメンバーが一定数います。子どもができたとか、親御さんの介護を経験したりとかで、自分のライフステージが変わったことをきっかけに、社会性のある事業を選んだという感じですね。
気持ちだけで入社をすると、専門性が高いので壁にぶつかりやすいのは事実です。ただ、採用する側も経験を積んできましたから、選考の段階で期待値の調整もちゃんとするようにしています。受け入れる際も、小さな成功体験を数多く実感できるように工夫しています。
たとえば、医療の世界は業務フローが複雑に影響しあっていますが、そのまま受け取ってしまうと消化するのが大変です。しかし、どんな業界にも、どんな仕事にも、業務フローは存在するので、まずは小さく分解して、部分的に理解できるようにする。それを徐々に広げていくという感じです。
すべてを理解するのは難しいということをちゃんと伝えることも大切だと思っています。責任感が強ければ強いほど、「すべてを理解しないといけない」という気持ちになりがちですが、法改正もありますし、社会情勢も変わるので、完璧にマスターすることはそもそも無理なんです。社内には医療に携わって20年という大ベテランもいますが、そんな大ベテランであっても常に学び続けています。
だからといって理解しなくて良いわけじゃないので、変わり続ける課題に対してどうやって向き合うべきかというところを、みんなでサポートしながら受け入れをしています。医療系のバックグラウンドを持つメンバーにも協力してもらって、社内セミナーなどをしながら全体の底上げをがんばっている感じです。
全社的なオンボーディングとしては、会社との信頼関係をつくり、深めていくことを大切にしています。自分たちは何を目指していて、現状はどうなのか。そういうことをちゃんと言葉にして伝えることで、進むべき方向性がちゃんと認識できたり、やるべきことに集中できるようになります。
試行錯誤を続けてきた結果、最近では中途入社のメンバーから「オンボーディングが充実してますね」と言ってもらえることが増えたので、この調子でがんばっていこうと思っています。

そうですね。やっぱり簡単ではないですし、大変なことが多いので、その現実を受け入れつつも、世の中が良くなっていく過程を楽しめることが大切だと思っています。現時点で私たちが日本唯一の存在になれたのも、他社さんが様々な理由から手をつけなかった課題のど真ん中に、ある種、恐れることなく飛び込んでいったからだと思っています。
このやり方が正しいかどうかはわかりませんが、誰かが何かをしないとこの国の医療体制を維持することが構造的に難しいと思っているので、大きな社会課題に対して主体性を持って取り組めるマインドは必要だと思います。
あとは、月並みかもしれませんが、自律して仕事に取り組めることでしょうか。私たちは全国にお客様がいるので、リモートワークが中心です。そのため、ちゃんとセルフマネジメントできることが大前提になります。
ただし、オンラインとオフラインは柔軟に組み合わせていこうと思っています。オンラインでリモートワークをするほうが、情報がしっかりとたまっていくので良い�と考えており、いろんなバックグラウンドの持ち主とやり取りしやすいので多様性も担保されると思っています。そういう前提を置きつつも、オフラインコミュニケーションが重要なときもあると思っているので、チームによってはリアルで集まるための場所や機会が必要だというのであれば、会社としてはちゃんと投資していこうと考えています。
そうですね、、、。もうすぐ入り口に着くというか、登るべき山にまだ辿り着いていない感じかもしれないですね。それくらい、大きな目標だと思っていますし、でも、少しずつ前進しているので、歩みを止めないことが一番大切だと思っています。
一社目の楽天にいたときに学んだことの中に、「三木谷曲線」というのがあるんです。これは努力を重ね続けて、最後の1%とか0.5%とかまでいったときに、最後の最後で大きな成果が得られる。だから、大きな成果を出したかったら最後まで諦めずに努力し続けろ。そういうものだと理解しています。
これと同じように、難しいことでも挑み続ければ、いつか最後に大きな成長曲線を迎えられる。そう思って毎日がんばっています。医療分野の理解が進み、解像度があがるほど、山が高くなったりするこ�ともありますが、「だからこそ挑戦する価値がある」と自分で自分を鼓舞したりしています(笑)。
最悪のシナリオは、医療を含めた社会保障制度が機能しなくなることだと思います。具体的には、地方を中心に病院さんの経営が立ち行かなくなり、医療従事者が減り、医療サービスが受けられなくなること。高額医療保障制度が崩壊し、一度でも大きな病気になると経済的に社会復帰できなくなることだと思います。こうしたことへの対応は、現場レベルでのミクロの対応と社会全体のマクロでの対応を行うべきだと考えています。
まず、ミクロの対応としては、病院ごとの生産性を上げていくべきだと思います。電子化を推進すれば効率が上がりますし、それを通じて業務そのものを変革し、医療従事者の働き方を構造的に改革していく必要があります。例えば、お医者さんのあり方を考えると、都心で生活しながら、週に2〜3回地方で診察も行う。会計業務や書類作成業務など、病院以外で出来る業務は、AIなどを活用しつつ、リモートで全国各地で行っていく。少子化が進んでも、ちゃんとまわる仕組みをつくっていくことはDXのど真ん中なので、従来の働き方��を進化させ、労働集約型だったものを変えていく必要があると思っています。
一方で、マクロの対応としては、電子化を進めて、データの共有化・可視化を進めていくべきだと思います。データ化することで、PDCAが回せるようになるので、医療のために使われている税金も、ちゃんと検証ができるようになります。国としても「電子カルテ情報共有サービス」という事業を精力的に推進しているので、電子化に向けて前進していると考えています。最近では公共政策チームのがんばりのおかげで、省庁や政治からも意見を求められる機会ができてきました。ルールメイキングに携わることも増えてきたので、その機会を積極的に活用し、私たちの考えや現場の状況をしっかり伝えていこうと思っています。
これらを医療だけではなく、介護や福祉も含めてやり切る。そうすることで、想定とは違う未来になるのではないでしょうか。日本だけでなく、世界の先進国ではどんどん少子高齢化が進んでいます。少子高齢化に伴いこれまでの医療制度を含む社会保障制度が維持できるかというのは、日本だけでなく世界的な課題だと思うんです。そんな中で、私たちはこの状況を「社会課題を解決するチャンス」と捉えたい。
医療だけじゃなく、介護や福祉も含めて新しいモデルをつくり、世界に先駆けて「こうすればこの課題を解決できる」と証明できれば�、それは世界に対して大きな価値を提供できたということだと思います。そこまでやり切れば、目標にしているノーベル平和賞を受賞できるのではないでしょうか。たとえ受賞できなかったとしても、その頃にはまた新しい社会課題が生まれていると思います。そうなれば稼いだ資金を再投資して、また次の社会課題に向き合おうと思います。


株式会社ディプコア 代表取締役CEO
普段、病院に行くことがありますが、私自身は特に大きな不満を感じたことはありませんでした。もともと待つことには慣れている性格なのと、いい病院に出会えていて、しっかり診察や処方をしてもらえています。 今回のインタビューを通じて、この当たり前の医療サービスを提供するために、裏側で非常に複雑なオペレーション設計や計算処理があること、そして、医療従事者の方々のがんばりがあることを改めて強く認識しました。 そして私は都心に住んでいることでこの恩恵を得られていて、思い返せば実家の四国の病院は昔と比べて少しずつ減っていて・・・。こうした状態がいつ日本全国に広がるか分からないと、強い危機感を持ちました。 同社が手掛ける事業は、今後の医療業界に大きな影響を与える重要なものです。法改正や社会情勢の変化など、同社ではコントロールできない不確定要素が多い中、その状況を楽しみ、課題解決に取り組むスタンスは素晴らしいですし、ぜひ頑張って日本の医療を支える一翼を担っていただきたいと思いました。これからも、命を守る医療サービスが存在し続けることを願って、陰ながら同社を応援しています。


2025.09.12 公開

2024.08.01 公開

2025.10.31 公開

2025.12.23 公開

2024.10.18 公開

2024.09.03 公開

2025.06.30 公開

